Magda Aniko-Włodarczyk, Olga Preuss, Grzegorz Trybek
Zakład Chirurgii Stomatologicznej
Pomorskiego Uniwersytetu Medycznego w Szczecinie
Kierownik: dr hab. n. med. Grzegorz Trybek
Artykuł ukazał się w MS 7-8/2019
Opis przypadku
Do Zakładu Chirurgii Stomatologicznej Pomorskiego Uniwersytetu Medycznego zgłosił się ze skierowaniem pacjent 25-letni w celu ekstrakcji zęba 36. 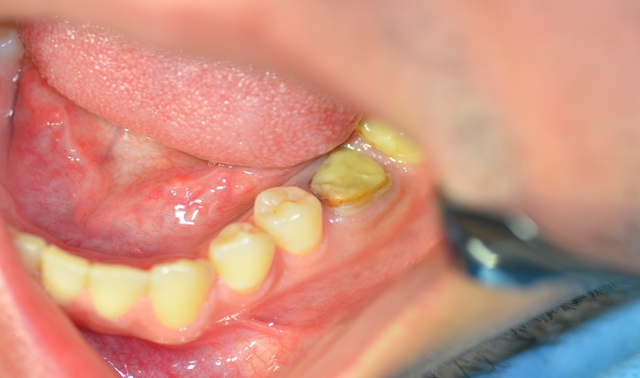 Ryc. 1. Stan kliniczny zęba 36.
Ryc. 1. Stan kliniczny zęba 36.
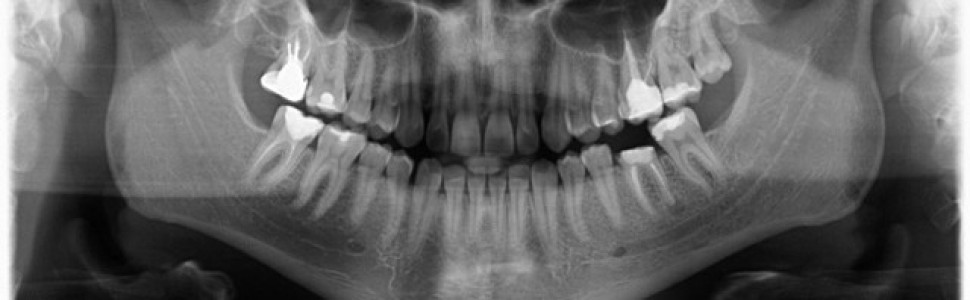
Wykonano pantomogram oraz zdjęcie celowane, które ujawniło zmianę okołowierzchołkową przy korzeniu dystalnym. Nie stwierdzono patologii tkanek twardych zębów sąsiadujących z zębem zakwalifikowanym do ekstrakcji, dlatego powzięto decyzję o odbudowie implantologicznej przyszłego braku zębowego (ryc. 1-3).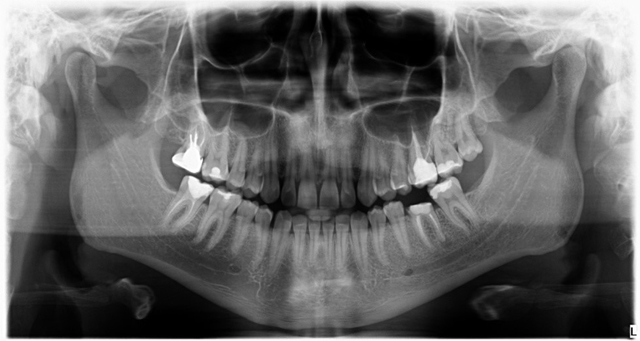
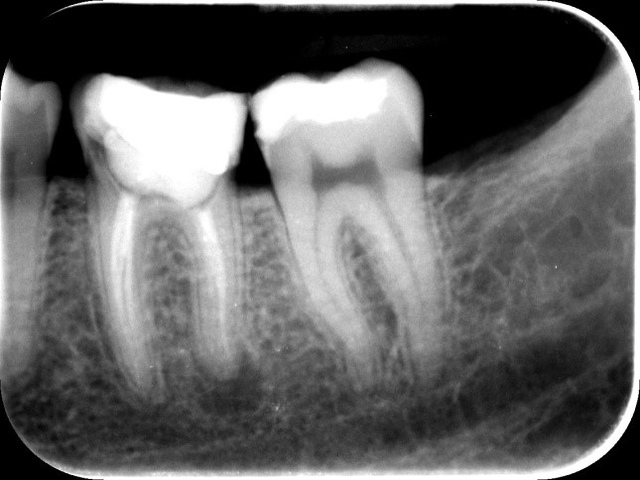
Ryc. 2. Zdjęcie pantomograficzne wykonane przed zabiegiem. Ryc. 3. Zdjęcie zębowe zęba 36.
Diagnostykę poszerzono o badanie tomografii wiązki stożkowej (ryc. 4-6). Region implantacji zwymiarowano w trzech płaszczyznach w specjalnym programie komputerowym 3Shape Implant Studio® (3Shape, Kopenhaga, Dania), wykonano szablon implantologiczny i przystąpiono do procedury chirurgicznej. Zaprojektowano użycie wszczepu o wymiarach 4,2 x 10 mm.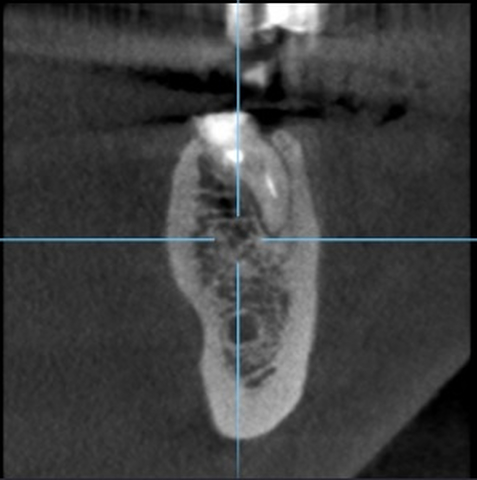
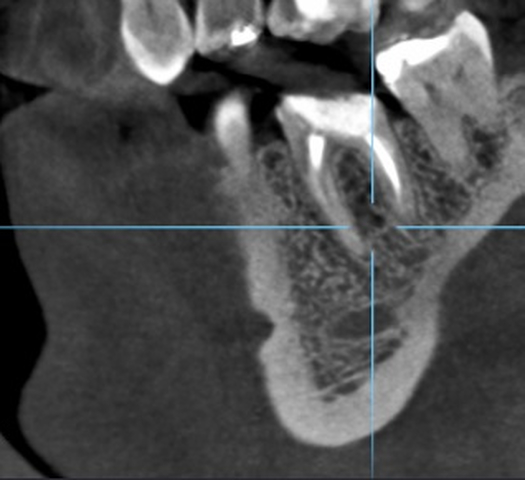 Ryc. 4. Przekrój zęba 36 w płaszczyźnie czołowej. Ryc. 5. Przekrój zęba 36 w płaszczyźnie strzałkowej.
Ryc. 4. Przekrój zęba 36 w płaszczyźnie czołowej. Ryc. 5. Przekrój zęba 36 w płaszczyźnie strzałkowej.
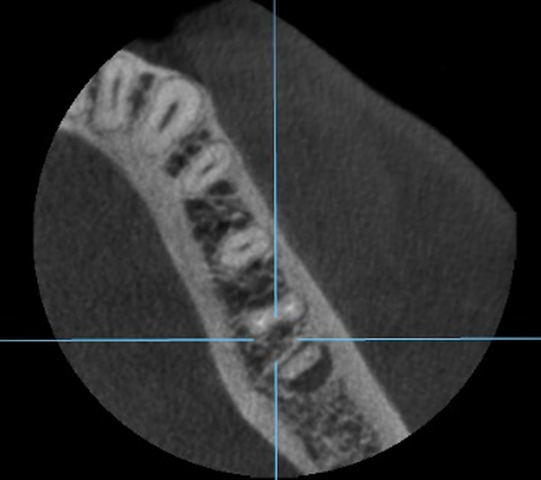 Ryc. 6. Przekrój zęba 36 w płaszczyźnie horyzontalnej.
Ryc. 6. Przekrój zęba 36 w płaszczyźnie horyzontalnej.
W znieczuleniu miejscowym przeprowadzono minimalnie inwazyjny zabieg usunięcia zęba metodą separacji korzeniowej. Następnie założono szablon implantologiczny i używając systemowej sekwencji wierteł, wypreparowano łoże pod wszczep, który następnie wprowadzono, uzyskując stabilizację pierwotną; zabezpieczono go śrubą zamykającą (Implant Seven, MIS). Wolne przestrzenie zębodołu poekstrakcyjnego wypełniono materiałem kościozastępczym (Bio-Oss, 0,25-1 mm, Geistlich Biomaterials, Szwajcaria), a całość pokryto błoną z osocza bogatopłytkowego oraz lateksowym koferdamem, utrzymywanymi szwami, które pozostawiono na 7 dni (ryc. 7-13). 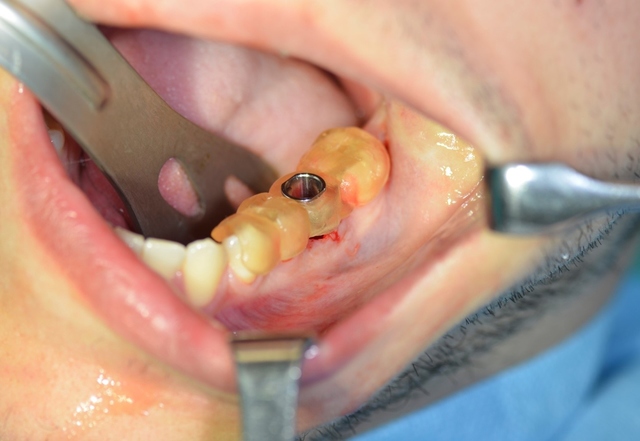
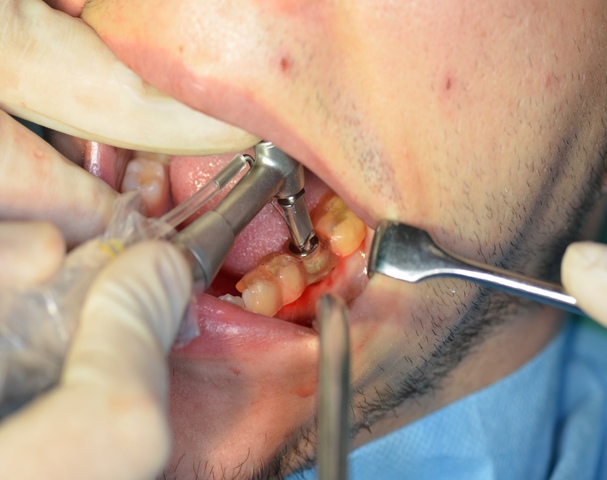 Ryc. 7. Szablon osadzony na zębach pacjenta.
Ryc. 7. Szablon osadzony na zębach pacjenta.
Ryc. 8. Preparacja łoża pod wszczep.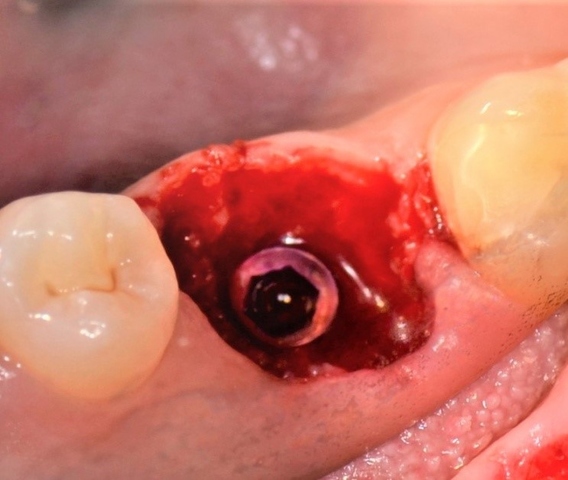 Ryc. 9. Wprowadzony wszczep.
Ryc. 9. Wprowadzony wszczep.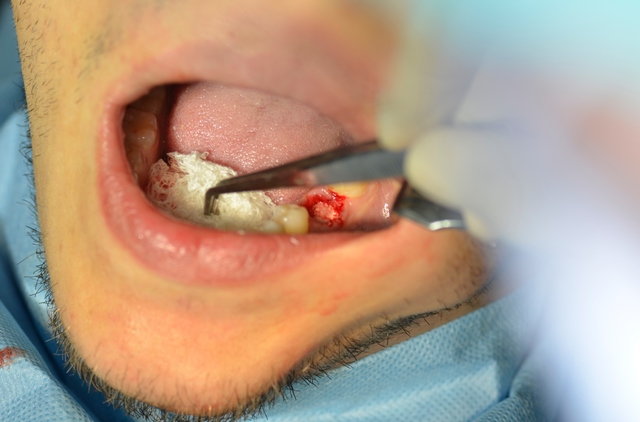
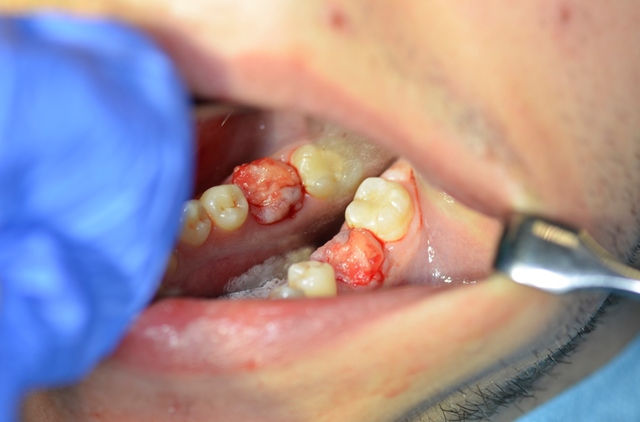
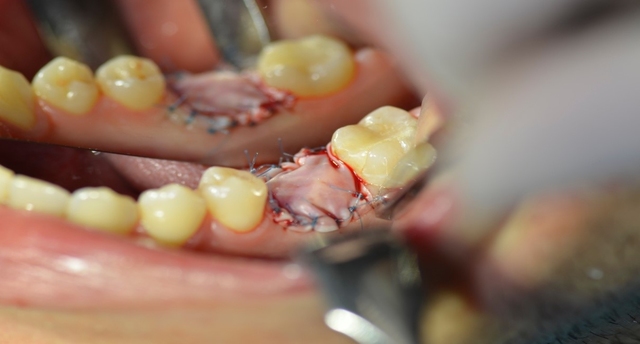
Ryc. 10. Uszczelnienie zębodołu materiałem kościozastępczym.
Ryc. 11. Zaopatrzenie zębodołu błoną z PRF.
Ryc. 12. Rana zaopatrzona szwami i koferdamem lateksowym.
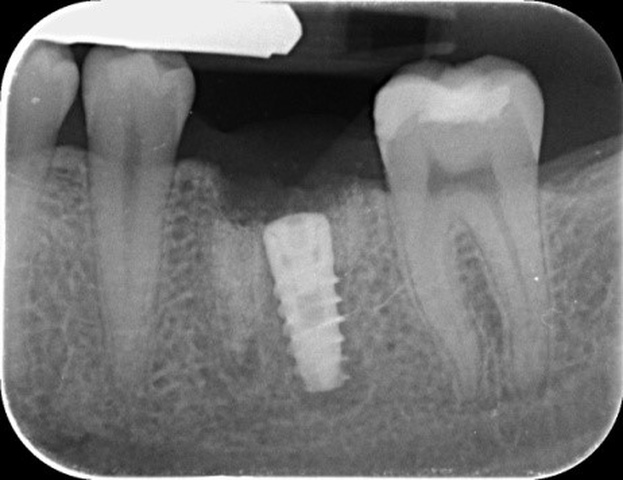 Ryc. 13. Kontrolne zdjęcie rentgenowskie – prawidłowo spozycjonowany wszczep.
Ryc. 13. Kontrolne zdjęcie rentgenowskie – prawidłowo spozycjonowany wszczep.
Procedura tworzenia szablonu implantologicznego
Pozycję wszczepu ustala się na podstawie przekrojów: strzałkowego, poprzecznego i transsektalnego. Pozycjonowanie odbywa się w odniesieniu do zębów sąsiednich, kanału żuchwy oraz blaszki przedsionkowej i językowej części zębodołowej żuchwy. W programie komputerowym z bazy dostępnych wszczepów wybiera się określony typ implantu. Ponieważ szablon jest oparty na zębach i tkankach miękkich jamy ustnej, konieczne jest wykonanie skanu wewnątrzustnego, będącego odpowiednikiem wirtualnego wycisku, który jest konwertowany do modelu stereolitograficzny (STL). Następnie skan wewnątrzustny łączy się z obrazami uzyskanymi z badania CBCT i określa zasięg szablonu. Program komputerowy generuje projekt szablonu, który eksportuje się do pliku STL. W programie komputerowym drukarki 3D wybiera się rodzaj żywicy fotopolimerowej, z którego zostanie wytworzony model, i ustawia się podpory technologiczne, a następnie przesyła projekt do druku. Szablon podlega postprodukcyjnej obróbce końcowej, podczas której usuwa się podpory. Pozostałości żywicy oraz monomer resztkowy usuwa się w kąpieli alkoholowej w myjce ultradźwiękowej. Polimeryzacja ostateczna odbywa się w specjalnej lampie polimeryzacyjnej. Gotowy szablon przed zastosowanie w procedurze chirurgicznej jest poddawany sterylizacji. Proces projektowania szablonu implantologicznego przedstawiono na rycinach od 14-17. 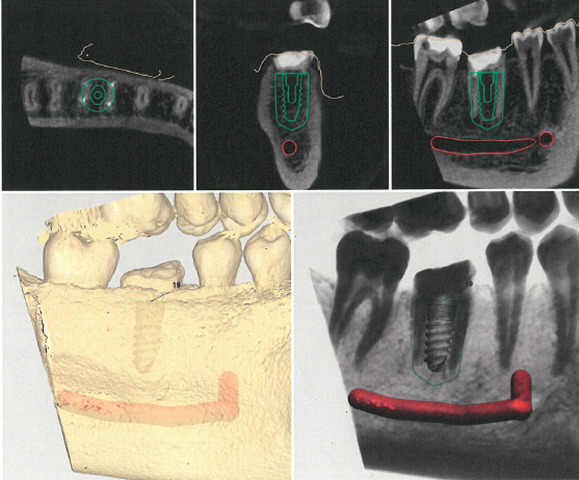 Ryc.14. Pozycja wszczepu w stosunku do warunków anatomicznych.
Ryc.14. Pozycja wszczepu w stosunku do warunków anatomicznych.
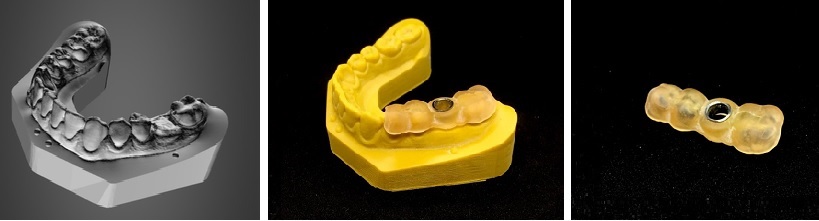 Ryc. 15. Model stereolitograficzny.
Ryc. 15. Model stereolitograficzny.
Ryc.16. Szablon na modelu.
Ryc. 17. Gotowy do użycia szablon implantologiczny.
Podsumowanie
PIŚMIENNICTWO
1. Krikor D., Krikor S.: Immediate loading of dental implants: overview and rationale. CDA Journal, 2005, 4, 33, 337-341.
2. Abu-Hussein M., Chlorokostas G., Abusalih A. i wsp.: Immediate implant placement and loading in esthetic zone. IOSR Journal of Dental and Medical Sciences, 2016, 15, 1, 1-9.
3. Gargiulo Al. i wsp.: Immediate molar implant placement: A clinical investigation. JIACD Journal of Implant and Advanced Clinical Dentistry, 2011, 3, 6, 37-44.
4. Michali R.: Druk 3D – rewolucja technologiczna czy moda na sukces? Digital Technologia, 2016, 3, 4, 30-36.
5. Honigmann P., Sharma N., Okolo B. i wsp.: Patient-specific surgical implants made of 3D printed peek: material, technology, and scope of surgical application 2018. doi: 10.1155/2018/4520636.
6. Aniko-Włodarczyk M., Jaroń A., Preuss O., Trybek G.: Zastosowanie druku 3D w planowaniu postępowania i leczeniu chirurgicznym kości szczęk. Mag. Stomatol., 2018, 28, 7-8, 84-88.
7. Van Nimwegen W.G. i wsp.: Immediate implant placement and provisionalisation in the aesthetic zone. J Oral Rehabil 2016;43(10):745-752.
8. Buser D., Chappuis V., Belser U.C., Chen S.: Implant placement post extraction in esthetic single tooth sites: when immediate, when early, when late? Periodontol. 2000, 2017 , 73, 1, 84-102.
9. Chen Z., Li J., Sinjab K. i wsp.: Accuracy of flapless immediate implant placement in anterior maxilla using computer-assisted versus freehand surgery: a cadaver study. Clin. Oral Implants Res., 2018, doi: 10.1111/clr.13382.
10. Arora H., Ivanovski S.: Immediate and early implant placement in single-tooth gaps in the anterior maxilla: A prospective study on ridge dimensional, clinical, and aesthetic changes. Clin. Oral Implants Res., 2018, doi: 10.1111/clr.13378.
11. Abi-Aad H., Daher F., Dimassi H. i wsp.: Immediate vs conventional loading of variable-thread tapered implants supporting three- to four-unit fixed partial dentures in the posterior maxilla: 1-year interim results of a split-mouth randomised controlled trial. Eur. J. Oral Implantol., 2018, 11, 3, 337-350.
12. Nesi H., Oliveira M.T., Molina G.O.: Uso da membrana de látex em alvéolos de dentes recém-extraídos: relato de caso. Rev. Bras., 2012, 69, 1, 80-83.